לחץ כאן על שיטות להשתלת קרנית
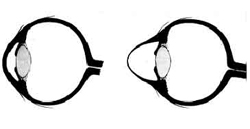
קרטוקונוס או קרנית-חרוטית הינה מחלה נפוצה בקרב צעירים בתקופת הבגרות, בה מתפתחת התדקקות והתבלטות של הקרנית תוך עיוות צורתה הכיפתית ועליה בקמירותה. שינויים אלה במבנה הקרנית מתבטאים בהופעת קוצר-ראייה אסטיגמציה מתקדמים הדורשים עזרים אופטיים כגון: משקפיים ועדשות-מגע קשיחות לשיקום הראייה. בשלבים המתקדמים נזקק חולה הקרטוקונוס להשתלת קרנית לצורך שיקום הראייה שהצלחתה בדרך כלל גבוהה.
רקע מדעי
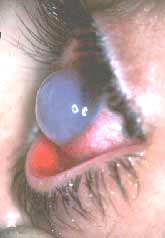
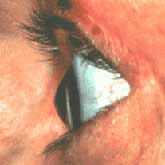
קרטוקונוס הינה מחלה בקרנית העין בבני-אדם ועד היום לא תוארה תופעה דומה בעיני בעלי-חיים. המחלה מתבטאת בתהליך של התדקקות והתבלטות איטית של מרכז הקרנית. עובי הקרנית התקינה (0.55 מ’‘מ) נעשה דק (בשלבים מתקדמים 0.2 מ’‘מ ופחות) ובעקבות הלחץ תוך עיני, מרכז הקרנית מתבלט בצורה חרוטית. התבלטות זו והעליה בקמירות הקרנית גורמת להופעת קוצר-ראייה קיצוני, מלווה גם בעיוות פני הקרנית תוך יצירת אסטיגמציה (קימורים שונים בצירים שונים של הקרנית) גבוהה ובלתי סדירה, עם ירידה קשה בחדות הראייה.
בשלביה הראשונים של המחלה ניתן לתקן את קוצר הראייה ע’‘י משקפיים. בשלב מתקדם יותר יש הכרח בהתאמת עדשות מגע קשיחות, אך ברב המקרים מתקדמת המחלה למצב שלא ניתן לשפר את הראייה באמצעים אופטיים והטיפול היחידי שנותר לשיפור הראייה הוא השתלת קרנית מתורם. המחלה באה לביטוי קליני בדרך כלל עם ההתבגרות המינית, ומתקדמת בקצב שונה כשברוב המקרים הצורך בהשתלת קרנית לשיקום הראייה הוא בעשור השני או השלישי של החיים.שכיחותה של המחלה הוא בין 1:3,000 ל-1:10,000 בקבוצות אתניות שונות. ברוב המקרים אין העברה תורשתית ברורה, אך במעוטם עוברת המחלה בתאחיזה גנטית שלטת (Dominant Autosomal) בה די שאחד ההורים נושא את הגן בכדי שהמחלה תבוא לביטוי בצאצאים, או בתאחיזה גנטית חבויה (Autosomal Recessive),כאשר בשני ההורים קיים הגן נושא המחלה.
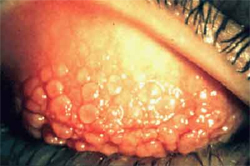
מחלת הקרטוקונוס הינה מחלה של העין בלבד אך יכולה לעתים להופיע בתאחיזה עם מחלות מערכתיות אחרות כמו בחולים מונגולואידיים (TRISOMIA-21), בחולים עם מחלה ע’‘ש MARFAN, בה קיימת הפרעה במבנה סיבי הקולגן ברקמת החבור בגידים ובמסתמי הלב. בעין שכיחותה גבוהה יותר בחולים הסובלים ממחלת ה – Retinitis Pigmentosa (מחלת ניוונית של רשתית), במחלות אלרגיות שונות ובעיקר בדלקת אביבית שהיא מחלה אלרגית של לחמית העין בעיקר בילדים, ומתבטאת בהופעת גושי תאים בצורת ‘‘אבני-מרצפת’‘ בצד הפנימי של העפעפיים.
הבסיס הפתלוגי של המחלה אינו ברור דיו אך בעבודות מחקר שונות, שחלקן בוצעו במחלקתנו, נמצא כי בקרניות הקרטוקוניות קיים תהליך של מסמוס אנזימתי אקטיבי של סיבי הקולגן בקרנית, שמהווים כ-60% ממשקלה היבש של הקרנית. מסמוס אנזימתי זה של סיבי הקולגן גורם להתדקקותה והיחלשותה של הקרנית. פרוק סיבי הקולגן גורם גם לתגובה של תהליכי ריפוי שבעקבותם מופיעה רקמה צלקתית עכורה שעלולה לגרום לירידה קשה בחדות הראייה ולצורך בהשתלת קרנית גם ללא עוות קשה בצורת הקרנית. במקרים קיצוניים עלולים להווצר קרעים בקרום-הבסיס האחורי של הקרנית (Descemet's Membrane) ולפריצת נוזלים מהלשכה הקדמית של העין אל תוך רקמת הקרנית, תוך גרימת בצקת ועכירות מיידית של הקרנית ( Acute Keratoconusאו Hydrops). קרעים אלה בדרך כלל נרפאים בתהליך איטי ועלולים להשאיר צלקות עכורות.
סימפטומים
חולי הקרטוקונוס יתלוננו על ירידה בחדות הראייה בעקבות קוצר-ראייה ואסטיגמציהשהולכים ומחמירים בקצב מהיר (חודשים עד שנים), וצורך בהחלפת מרשם המשקפיים ועדשות המגע הקשות בקצב מהיר מהרגיל, עד למצב שלא ניתן יותר לשקם את הראייה עם אמצעים אופטיים וצורך בהשתלת קרנית. כמו כן, עלולים חולים אלה להתלונן על ערפול הראייה למרות השימוש באמצעים אופטיים בעקבות הופעת צלקות ועכירויות בקרנית, או ירידה קשה ופתאומית בראייה בעקבות הופעת Hydrops שתואר ברקע המדעי.
סימני מחלה ואבחון
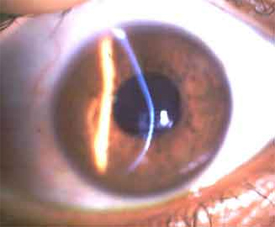
בבדיקה ‘‘במנורת-סדק’‘ ע’‘י רופא העיניים, ניתן לראות את צורתה החרוטית של הקרנית הקרטוקונית עם התדקקות מרכזית שניתן לכמתה בעזרת מכשיר על-קולי שבודק את עובי הקרנית (Pachymeter). הממצא הבולט הוא עליה בקמירות הקרנית ועיוות פני הקרנית שמתבטאים בקוצר ראייה ואסטיגמציה ניכרת ובדרך כלל בלתי סימטרית ובלתי סדירה.העיוות בפני הקרנית בא לביטוי גם בבדיקת מכשיר הרטינוסקוף, אשר בודק את כוח השבירה האופטי של העין ע’‘י רפלקס האור המוחזר מהחלק האחורי של העין שהופך למעוות ובלתי סדיר, או בעזרת מכשיר הקרטוסקוף בו טבעות אור המוקרנות על-פני הקרנית נראות מעוותות לעומת צורתן העגולה והמושלמת בקרנית תקינה.
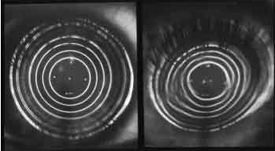
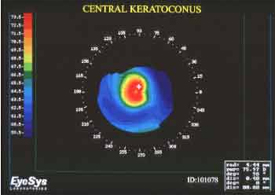
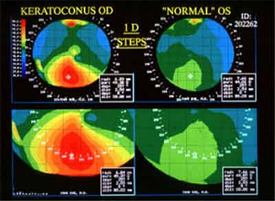
הבדיקה המדויקת ביותר לאבחון מחלת הקרטוקונוס גם בשלביה המוקדמים היא הטופוגרפיה הממוחשבת (Comuterized Video Keratoscopy) או (Coneal Topography), אשר ממפה בקודים צבעוניים את פני שטח הקרנית על פי הקמירויות באזורים השונים. אזורים קמורים יותר יופיעו במיפוי בצבעים החמים (אדום, כתום, צהוב) וככל שהקמירות יורדת הצבעים נוטים לצבעים הקרים (ירוק, כחול). התבנית הטופוגרפית השכיחה ביותר לאבחון של קרטוקונוס היא ‘‘התרוממות’‘ וקמירות גבוהה בדרך כלל בחלק התחתון של הקרנית אך תתכן גם ‘‘התרוממות’‘ עם קמירות גבוהה מרכזית ממצאי הטופוגרפיה הממוחשבת מקדימים את הסימנים והתסמינים הקליניים. אבחנה טופוגרפית של קרטוקונוס יכולה להיעשות גם ללא כל תלונות מצד החולה וכשראייתו מלאה.
דרכי מניעה וטיפול
למעשה אין כל דרך למנוע או להאט את קצב התקדמותה של המחלה. קיימת טענה, בעיקר מצד מכוני אופטיקה, כי השימוש בעדשות מגע קשות מאט את קצב התפתחות המחלה, אולם, אין לכך כל ביסוס מדעי, ולעדשות המגע אין כל השפעה על התהליכים הפתולוגיים המתוארים ברקמת הקרנית. הטפול בחולי הקרטוקונוס הוא בעיקרו שיקום הראייה באמצעים אופטיים כגון משקפיים או עדשות מגע קשות, כל עוד אפשרי הדבר מבחינת התוצאות הראיתיות ומבחינת הסבילות של החולה להרכבתן של עדשות המגע. כאשר הקרנית מגיעה לרמת עיוות או קמירות כה גבוהה אשר לא מאפשרת את התאמתן של עדשות מגע קשות, או כאשר קיימת הצטלקות או עכירות בקרנית אשר פוגעת בחדות ואיכות הראייה גם עם עדשות המגע, אזי קיימת הוריה לביצוע השתלת קרנית לשיקום הראייה.
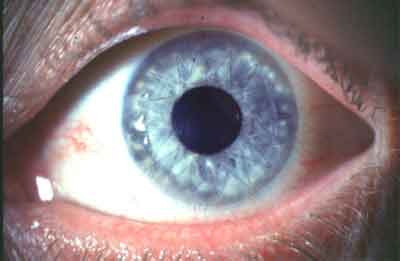
שתל הקרנית מונצל, מתורם אשר לא סבל ממחלות או יתוחי עיניים, בזמן שאינו עולה על 4 שעות לאחר מות התורם. רצוי כי גיל התורם לא יהא גבוה מעל 10-20 שנה מגיל המקבל אולם, התניה זו אינה מוחלטת, ובאם הקרנית הנתרמת היא בעלת איכות טובה (שקיפות טובה וצפיפות תאי אנדותל תקינה, ע’‘פ בדיקת קרנית התורם במיקרוסקוף ספקולרי) ניתן להשתיל גם קרניות מתורמים מגילאים גבוהים יותר.
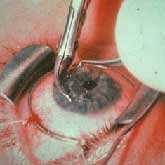
השתלת הקרנית מבוצעת במסגרת אישפוזית בהרדמה מקומית או כללית ע’‘פ שיקולים רפואיים שונים. בניתוח נכרת החלק המרכזי של הקרנית הקרטוקונית בקוטר של 7-8 מ’‘מ במקומה נתפר שתל הקרנית בקוטר שווה או עד 0.5 מ’‘מ גדול מכך. התפירה נעשית בחוט ניילון דק ביותר (10-0, בקוטר 12-16 אלפיות המ’‘מ). תשומת-לב מיוחדת ניתנת לקבלת פני שטח כיפתיים של השתל וללא עיוותים, תוך שימוש בקרטוסקוף המחובר למיקרוסקוף הניתוחי.אחת הבעיות השכיחות בניתוחי השתלת קרנית, אשר פוגעות בחדות ואיכות הראייה גם כאשר השתל שקוף לחלוטין, היא קיומו של עיוות פני שטח השתל ואסטיגמציה גבוהה, הנובעת ממתח התפרים ותהליכי הריפוי. לעיתים מזומנות יש לבצע התאמות של התפרים (Adjustment Suture) כ- 6 שבועות לאחר ההשתלה לשיפור עיוותים בפני שטח השתל, ע’‘פ הבדיקה הטופוגרפית הממוחשבת. למרות שמצב התשבורת של העין משתנה באופן ניכר לאחר הוצאת תפרי השתל כעבור כשנה מההשתלה, יש לדאוג כי גם בתקופה בה עדיין נמצאים התפרים, במהלך השנה הראשונה לאחר ההשתלה, תהיה ראייה טובה למושתל עם תיקון אופטי בלתי-חריג.
סיכויי הצלחת השתלת הקרנית ותוצאות ויזואליות טובות הינם גבוהים ביותר (מעל 90%) כאשר ההשתלה מבוצעת במיומנות טובה. עם זאת, יש להדגיש כי, בדומה לכל איבר מושתל, קיימת הסכנה של דחייה חיסונית (Immune Rejection) אשר עלולה להופיע ב-10-20% מחולי קרטוקונוס שעברו השתלת קרנית. דחייה חיסונית יכולה להופיע בכל זמן, ואף עשרות שנים לאחר ההשתלה, אולם שכיחותה עם הזמן הולכת ויורדת ורובן של הדחיות החיסוניות מופיעות במהלך השנה הראשונה לאחר ההשתלה. מבחינת המושתל סימני הדחייה מתבטאים באודם וגירוי העין עד כאב קל וירידה ניכרת בראייה. בבדיקה ניתן להבחין בעכירות, בצקת בשתל ופעילות דלקתית בקרנית ובלשכה הקדמית. רוב הדחיות-החיסוניות, באם טופלו מוקדם ונכון, הינן הפיכות והשתל חוזר לשקיפותו עם הראייה שהיתה קודם לאירוע. במקרים קיצוניים או כאשר האבחון נעשה מאוחר וללא טיפול הולם, השתל יכול לעבור דחייה בלתי הפיכה עד כדי הצורך בהחלפת השתל.
באם חדות ואיכות הראייה, ללא תיקון אופטי חריג, הינם טובים, אין הכרח בהוצאת התפרים לאחר השנה הראשונה מההשתלה, אולם אם קיימים ליקוי תשבורת חריגים ואסטיגמציה גבוהה, או סיבות רפואיות אחרות כגון, צמיחת כלי דם מהיקף הקרנית לכיוון התפרים, יש להוציא התפרים תוך מתן התיקון האופטי הנדרש עם משקפיים או עדשות מגע. במקרים בהם נותר השתל עם עיוות שלא ניתן לתיקון אופטי בצורה משביעת רצון עם עזרים אופטיים, יש מקום לביצוע פעולות כירורגיות לשיפור פני השתל לכיפתיות (Sphericity) סבירה כגון חתכים בהיקף הקרנית בציר הכמור או אף טיפולי לייזר בשיטת ה- LASIK. שיטות אחרות לטיפול, או יותר נכון לשיפור זמני בראייה, בחולי קרטוקונוס היאהשתלת קשתות פלסטיק דקות (Intacs) בהיקף עומק הקרנית הקרטוקונית בציר הקמור, שמטרתן לשטח את הקרנית באותו ציר. שיטה זו שאושרה בשנת 2004 לטיפול בקרטוקונוס על ידי הFDA , אינה יכולה לעצור את התקדמות התהליך הקרטוקוני לאורך זמן.
סיכום
למרות פגיעתה הקשה של מחלת הקרטוקונוס בראייה, בעיקר בקרב צעירים, הרי שברוב רובם של החולים ניתן לטפל במחלה ולשקם את הראייה באמצעים אופטיים שונים ובמקרים המתקדמים בהשתלת קרנית, אשר סיכוייה טובים מאד במרביתם של המושתלים.
